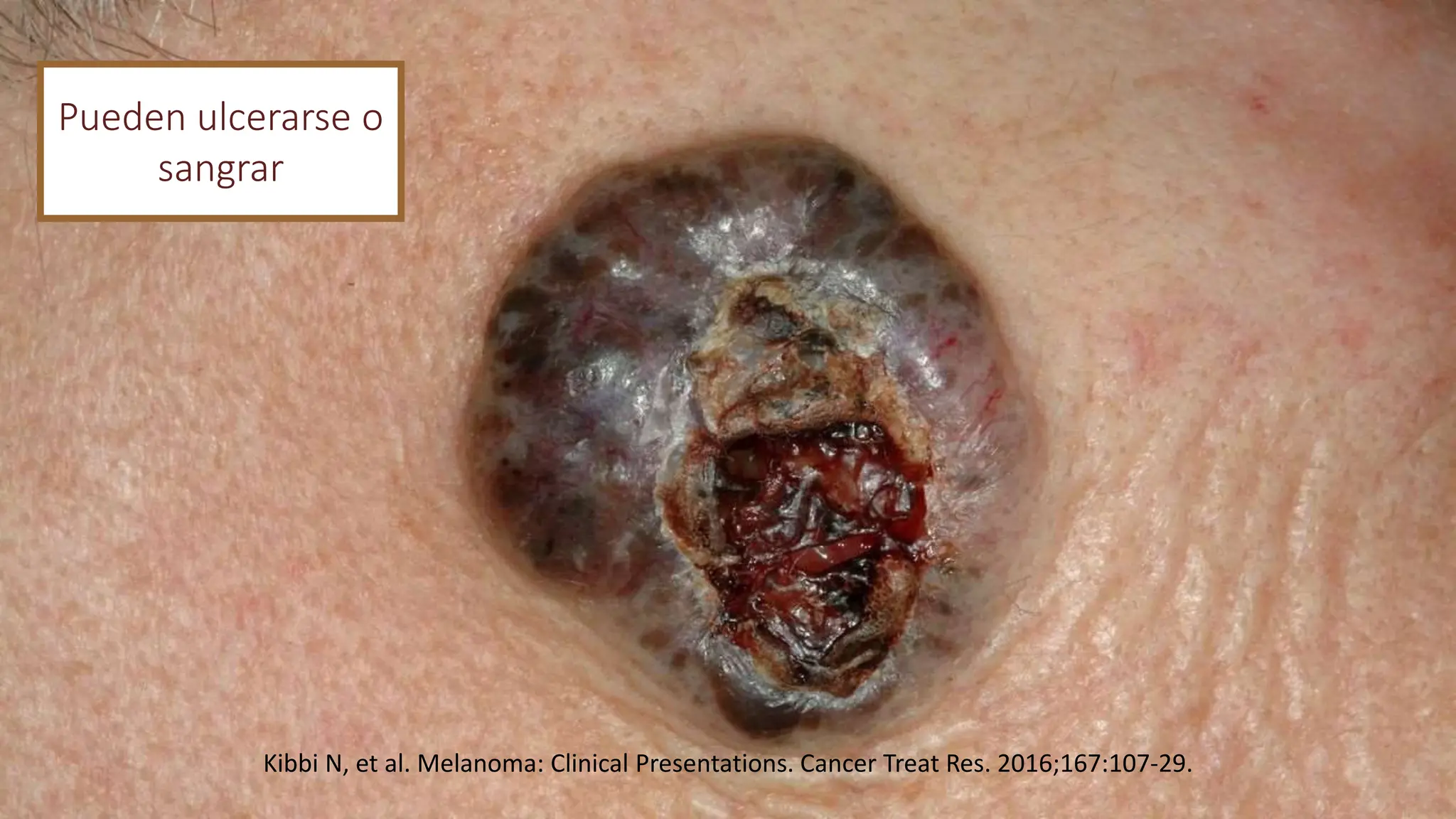
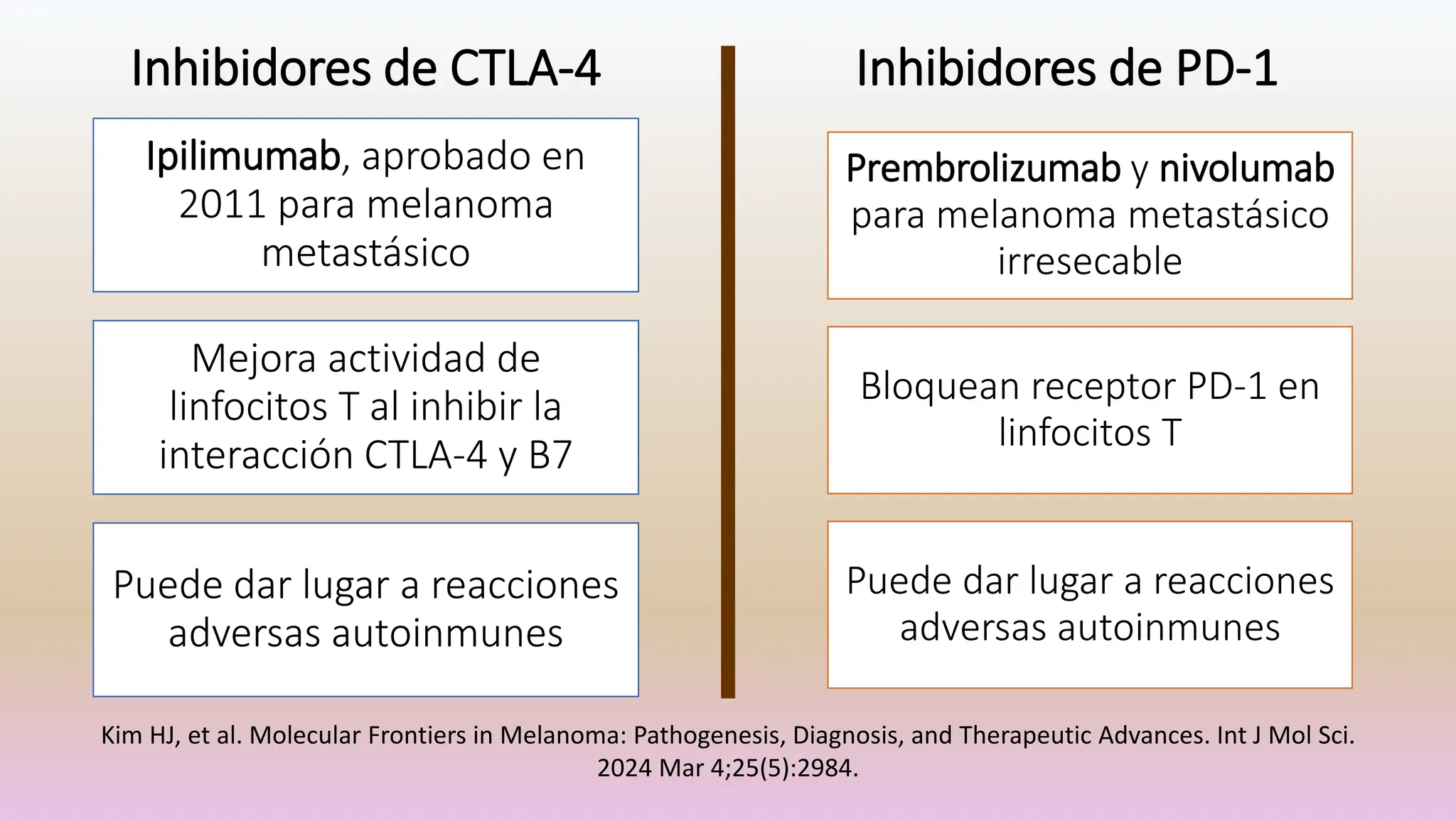
El melanoma es un tumor maligno derivado de los melanocitos, con un aumento de incidencia en poblaciones blancas y una mortalidad significativa, siendo responsable del 90% de las muertes por cáncer de piel. Su desarrollo está asociado a mutaciones genéticas y factores de riesgo como la exposición solar, el número de nevos y antecedentes familiares. Comprender sus características moleculares ha permitido avances en terapias inmunológicas para casos avanzados.