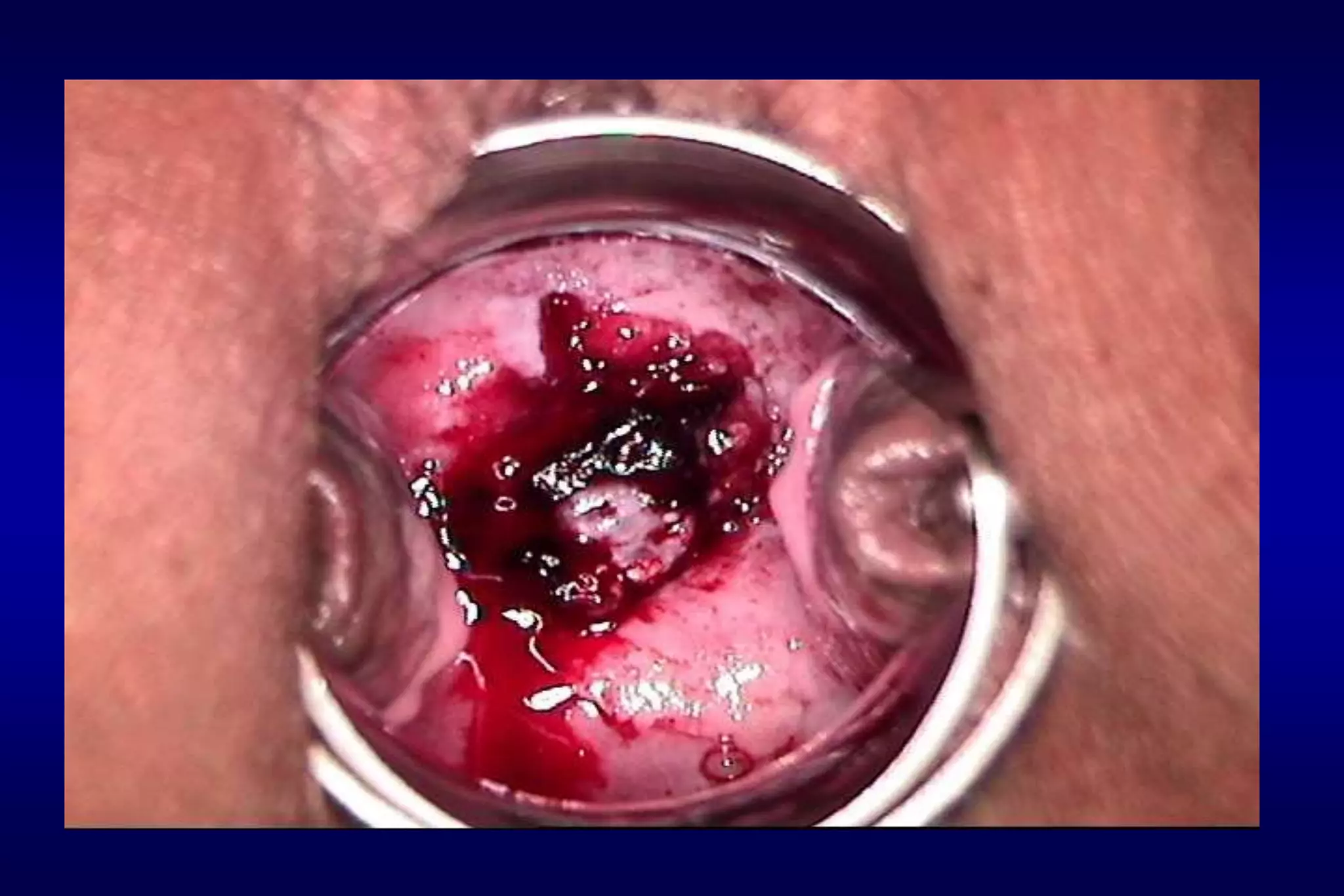
Este documento presenta información sobre el cáncer de cuello uterino. En 3 oraciones o menos, resume lo siguiente: Ofrece una descripción general del cáncer de cuello uterino, destaca que es causado principalmente por el virus del papiloma humano y representa un problema de salud pública importante en América Latina y Bolivia.

























![TIPOS MÁS FRECUENTES DE PVH DE ALTO RIESGO
ESTUDIOS EN BOLIVIA
TIPOS AUTOR PRINCIPAL
16 Y 31 Bosch X y colaboradores
31 Y 58 Lema C y colaboradores (Amazonia)
16 y 18 Rodriguez P y colaboradores ( Cochabamba)
16 y 18 Soria M y colaboradores (La Paz)
16 y 31 Teran Carolina (ciudad de Sucre y Santa Cruz)
51 y 16 Teran Carolina (ciudad de La Paz)
16 y 68 Esquivias J y colaboradores (ciudad de Santa Cruz)
[1] Bosch X y colaboradores Prevalencia mundial de la infeccuión por PVH. JNatl Cancer Inst 87;1995
[2] Lema C et al Human papiloma virus infection among Bolivian amazonian J Cancer Prev en http ://www.apocp.org
[3] Rodriguez P y colaboradores Prevalencia y caracterización genotípica del virus del papiloma humano en mujeres en áreas rurales y urbanas de Cochabamba. En: http ://www. Colloque.ird.fr
[4] Comunicación personal
[5] Teran C: Evidencia científica para el diseño de una política de introducción de las vacunas contra el VPH en la población femenina de Bolivia. Universidad Andina Simon Bolivar 2014
[6] Comunicación personal.](https://image.slidesharecdn.com/006mineducacinccudr-170416171607/75/Contexto-clinico-y-epidemiologicodel-Cancer-de-Cuello-Uterino-Dr-Igor-Pardo-Zapata-26-2048.jpg)
![PREVALENCIA DE INFECCIÓN POR PVH EN ESTUDIOS EN
BOLIVIA
PORCENTAJE LUGAR AUTOR
18,1 Sucre Terán Carolina
19,6 La Paz Terán Carolina
14,7 Santa Cruz Terán Carolina
17,7 Promedio Terán Carolina
15,4 La Paz Soria y colaboradores
16 LATINOAMERICA Carreras y colaboradores
13 MUNDO Carreras y colaboradores
[1] Bosch X y colaboradores Prevalencia mundial de la infeccuión por PVH. JNatl Cancer Inst 87;1995
[2] Lema C et al Human papiloma virus infection among Bolivian amazonian J Cancer Prev en http ://www.apocp.org
[3] Rodriguez P y colaboradores Prevalencia y caracterización genotípica del virus del papiloma humano en mujeres en áreas rurales y urbanas de Cochabamba. En: http ://www. Colloque.ird.fr
[4] Comunicación personal
[5] Teran C: Evidencia científica para el diseño de una política de introducción de las vacunas contra el VPH en la población femenina de Bolivia. Universidad Andina Simon Bolivar 2014
[6] Comunicación personal.](https://image.slidesharecdn.com/006mineducacinccudr-170416171607/75/Contexto-clinico-y-epidemiologicodel-Cancer-de-Cuello-Uterino-Dr-Igor-Pardo-Zapata-27-2048.jpg)