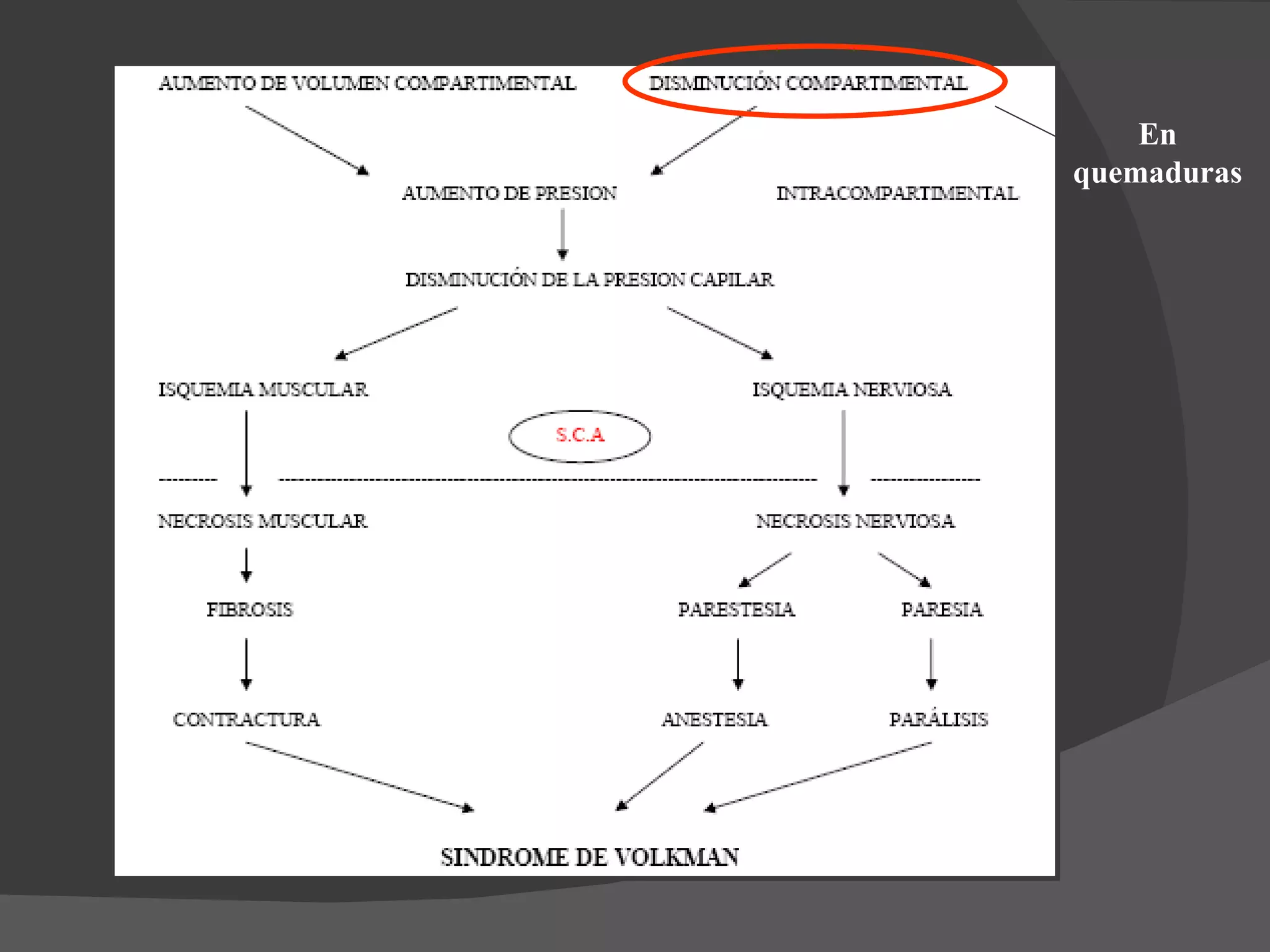
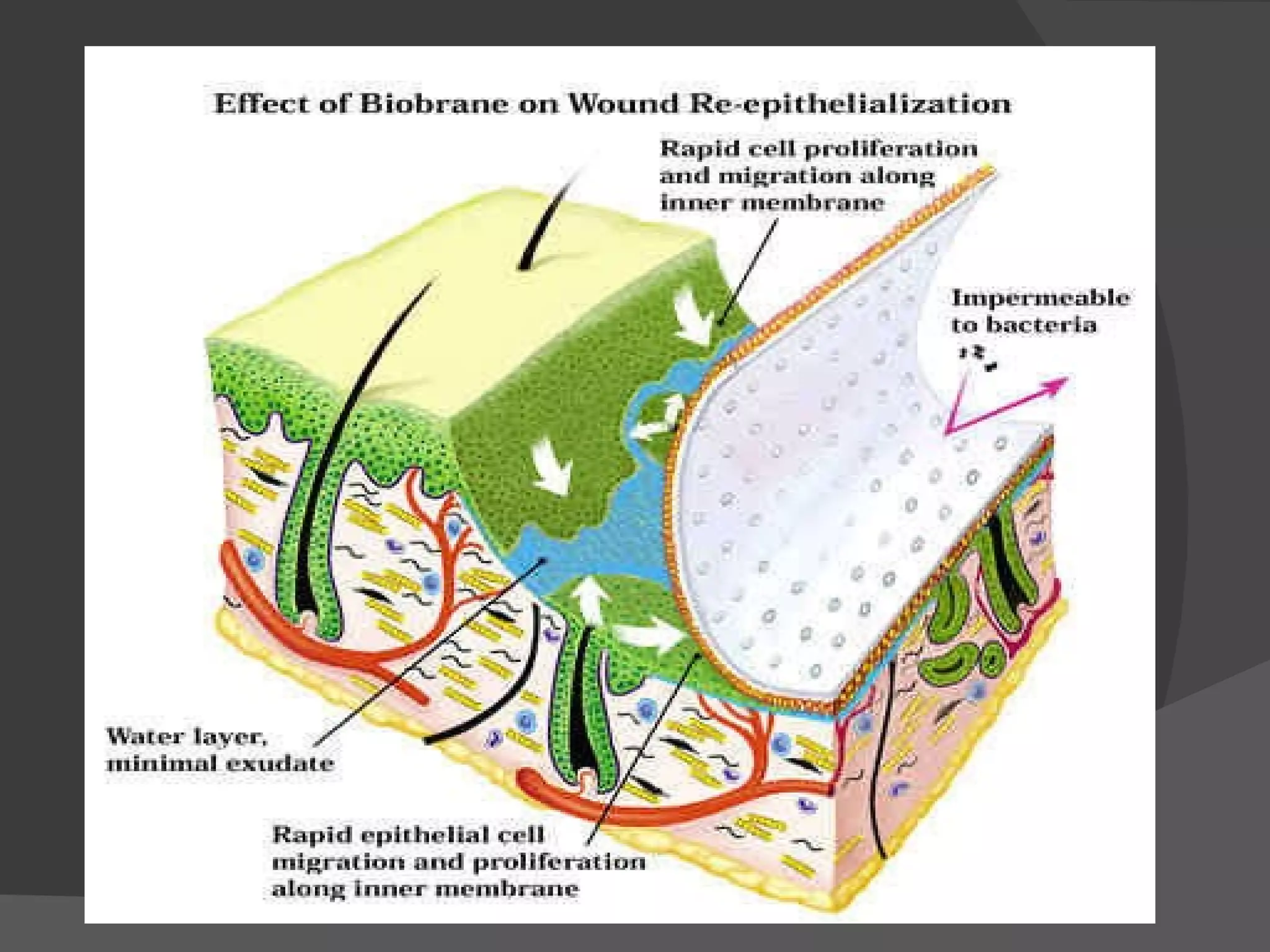
Este documento trata sobre las quemaduras. Resume lo siguiente:
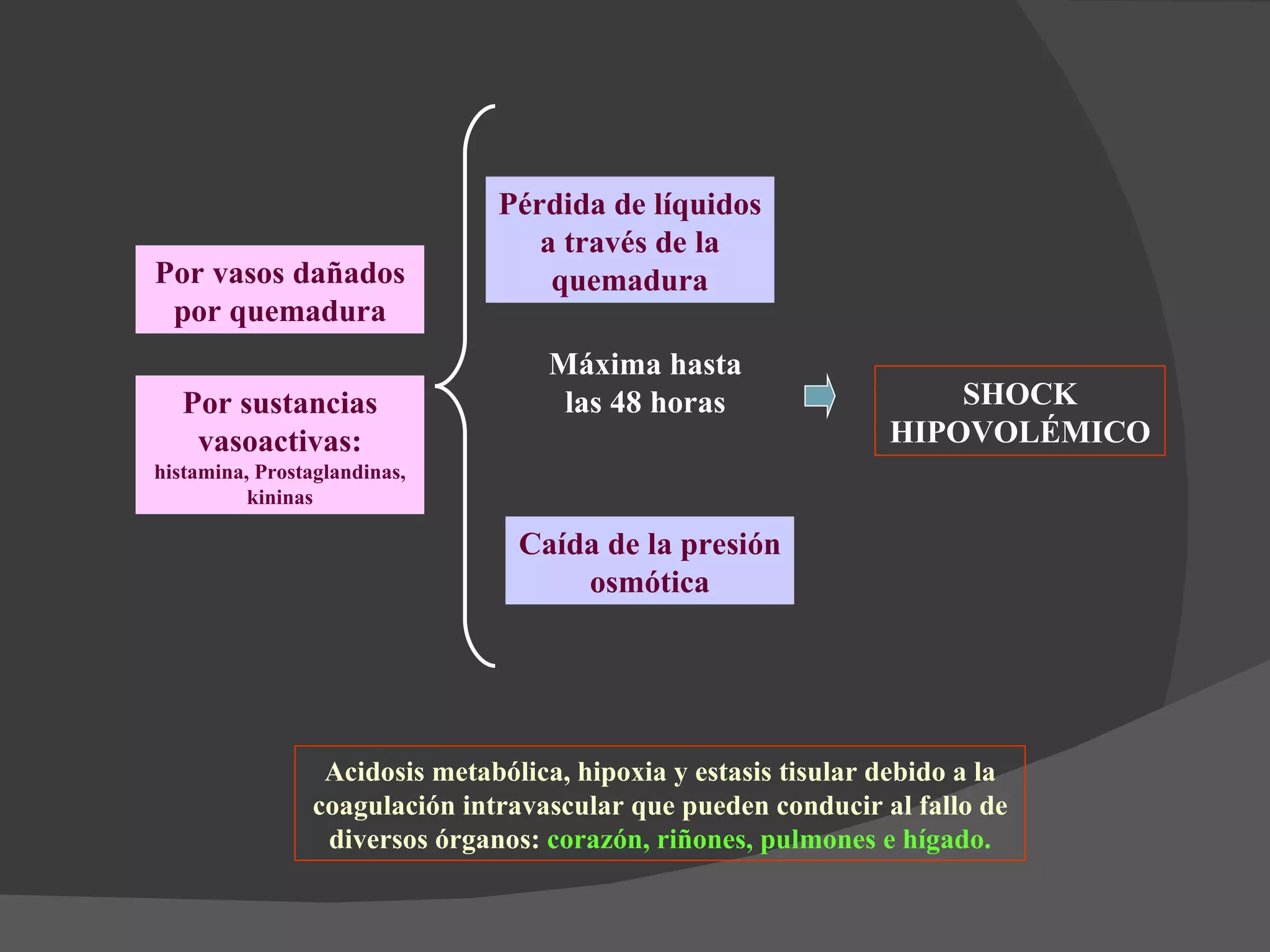
1) Define las quemaduras como lesiones en los tejidos vivos causadas por agentes físicos, químicos o biológicos que pueden ir desde enrojecimiento hasta destrucción total.
2) Explica que las quemaduras se clasifican por grado y profundidad dependiendo del daño tisular, e identifica factores de riesgo como la edad y extensión de la lesión.
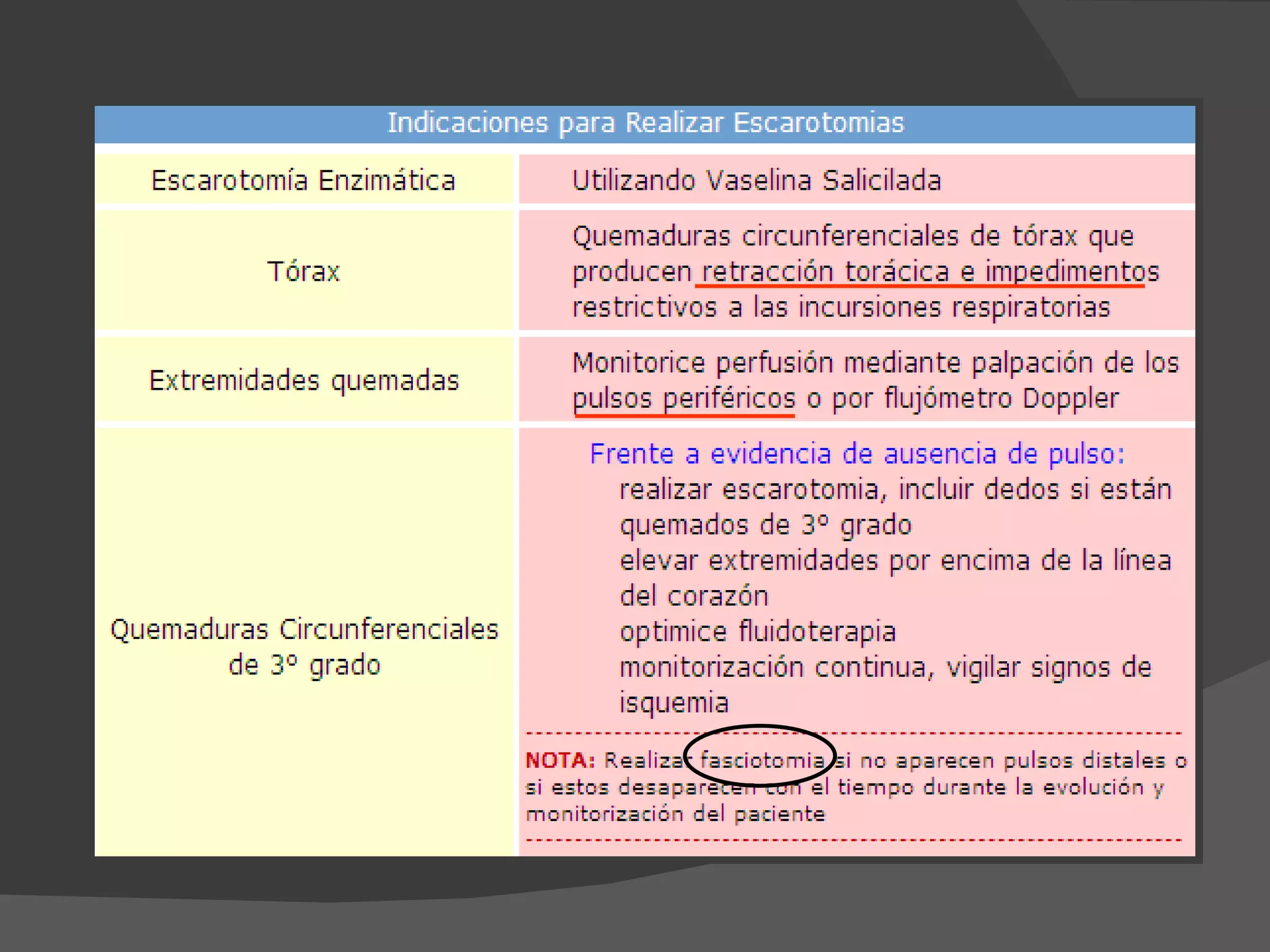
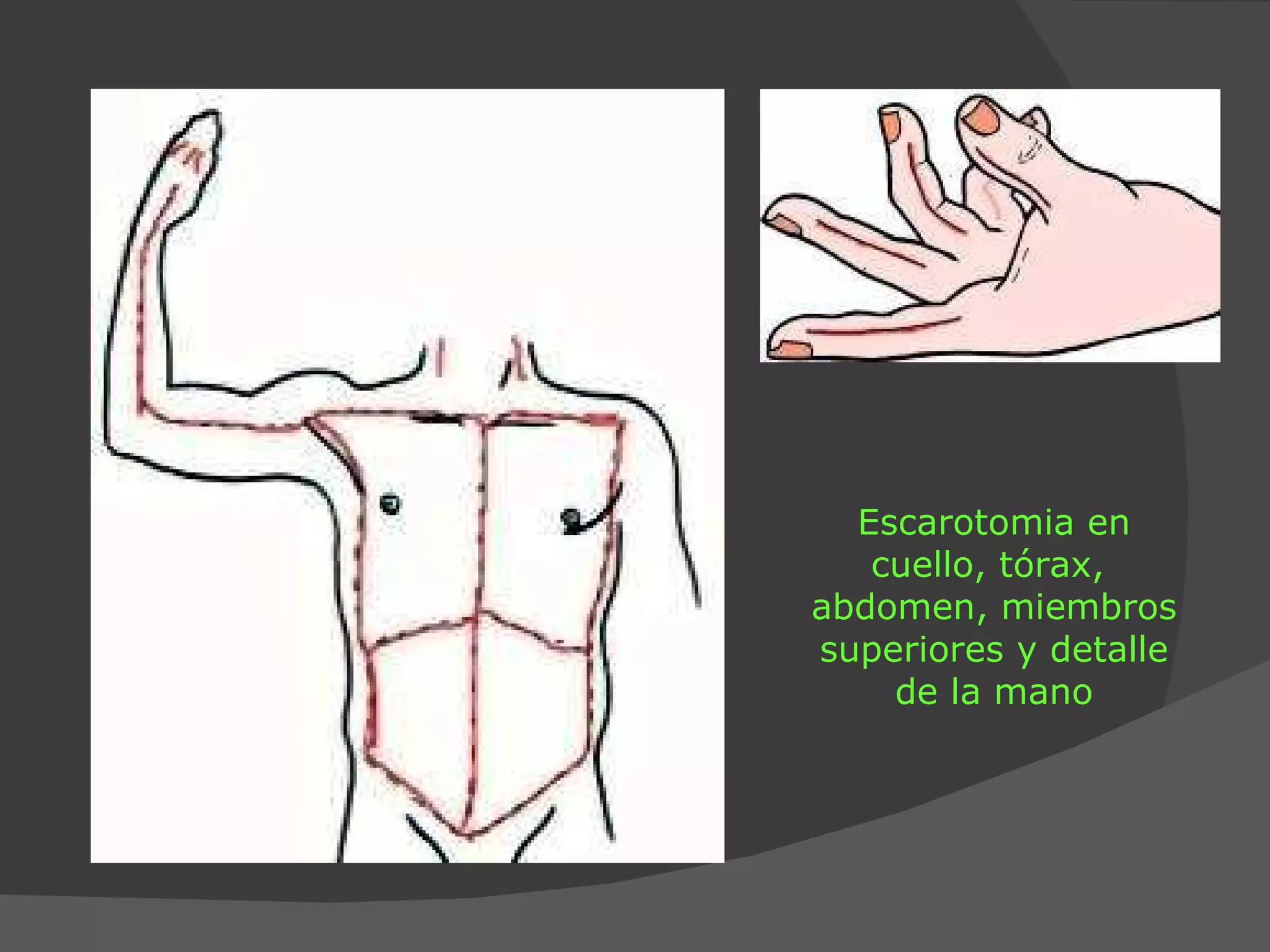
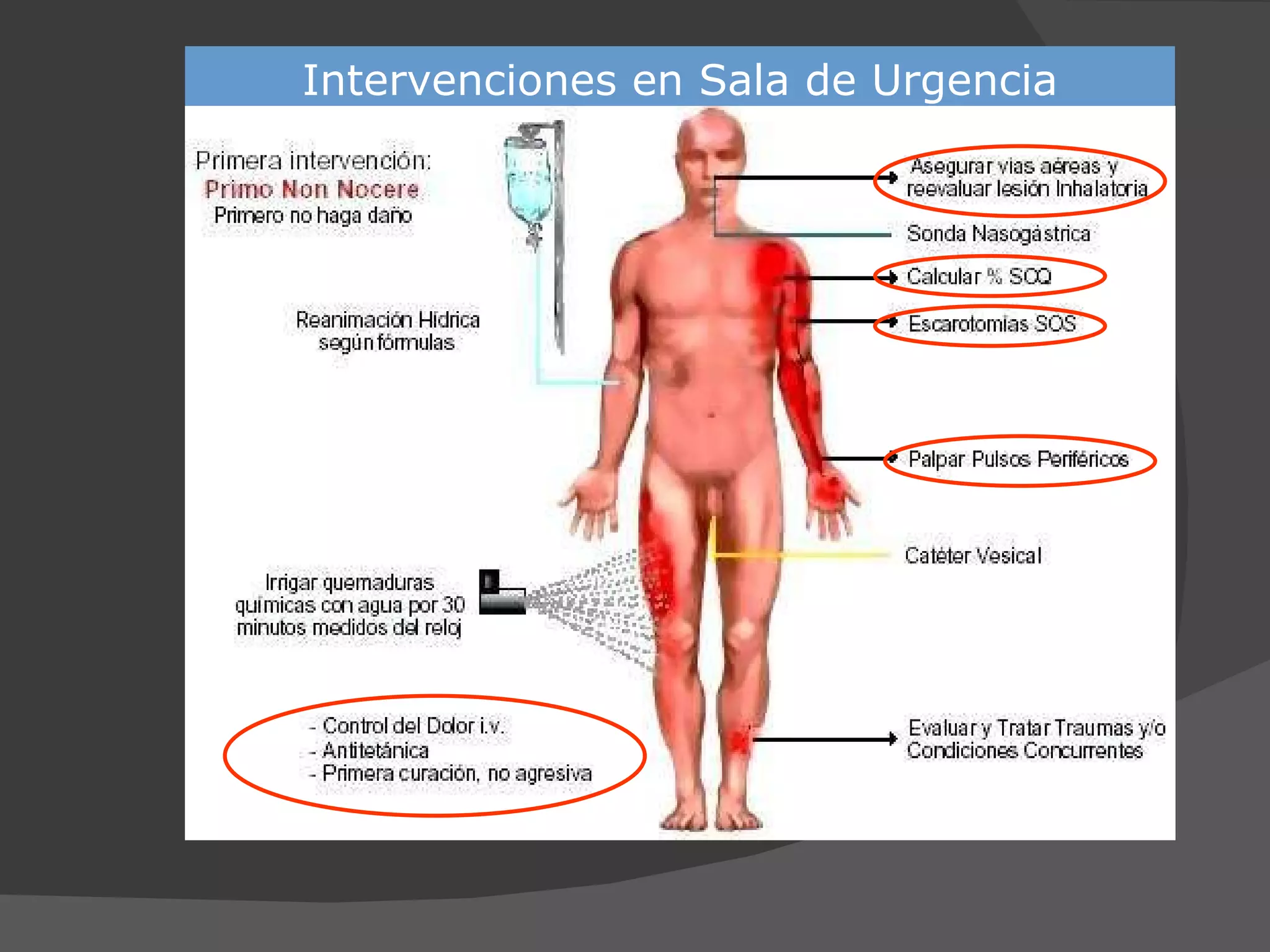
3) Resalta que el manejo incluye evaluar la profundidad,